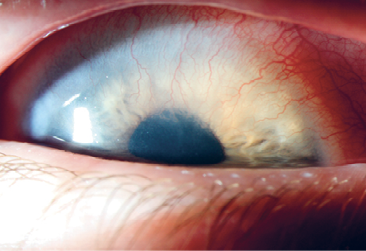
De oogartsen in het UMC Groningen zien tegenwoordig meer kinderen met VKC dan een paar jaar geleden. Wekelijks wel een paar. Wijdh: ‘VKC is een vorm van allergie waarbij ook omgevingsfactoren meespelen. Het begint met conjunctivitis, waarbij door zwelling van de binnenkant van het bovenooglid – zogeheten giant papillary conjunctivitis – ook de cornea beschadigd en blijvend verlittekend kan raken. Het opvallende is dat hoe zuidelijker je komt, hoe meer je deze aandoening bij kinderen ziet. Dat kan te maken hebben met de temperatuur; warmte kan een trigger zijn voor deze aandoening. Ik kan het niet heel hard stellen, maar dat we nu vaker kinderen met VKC zien, kan komen doordat het in Nederland nu vaker en langer warm is.’ Bij de behandeling wordt samengewerkt met de kinderarts en de allergoloog om na te gaan of allergie een rol speelt. Als dat niet zo is, wordt de aandoening symptomatisch behandeld. De therapie bestaat uit lokale antihistaminica, eventueel kunsttranen en zo nodig – kortdurend – steroïden (alle zonder conserveermiddel), waarbij het van belang is ook het KNO-gebied mee te behandelen met neussprays. Zo’n behandeltraject kan jaren duren, waarbij de activiteit meestal in de lente en de zomer opspeelt. ‘Het is soms lastig om ouders en patiëntjes te motiveren om door te blijven druppelen, omdat de klachten vaak niet helemaal verdwijnen en/of toch weer iedere keer terugkomen’, vertelt Wijdh. Verder is het van belang de kinderen regelmatig te controleren wanneer er steroïden gegeven worden in verband met de bijwerkingen ten aanzien van de oogdruk en het optreden van cataract. Wijdh: ‘Als er sprake is van een allergische reactie, dan kun je de patiënt in sommige gevallen door middel van desensibilisatie ongevoelig maken voor het uitlokkende allergeen. Zo’n desensibilisatiekuur duurt 5 jaar en is helaas niet in alle gevallen effectief. Dat is voor de meeste kinderen best vervelend, want het desensibiliseren gebeurt met injecties. Er wordt nu onderzoek gedaan naar behandeling met desensibiliserende druppels onder de tong. Dat is natuurlijk veel prettiger voor kinderen. Het typische is dat kinderen met deze aandoening er eigenlijk altijd overheen groeien: na hun achttiende zien we ze meestal niet meer terug in het UMC Groningen.’
Peters anomalie
VKC is de meest voorkomende cornea-aandoening bij kinderen. Hoornvliestransplantaties bij kinderen komen daarentegen hooguit een keer per jaar voor, hoewel een paar jaar geleden een paar kinderen achter elkaar in Groningen een transplantatie ondergingen. ‘Het ging om kinderen met Peters anomalie. Omdat we in korte tijd meerdere transplantaties bij zeer jonge kinderen hebben uitgevoerd, hebben we meer ervaring kunnen opdoen. We werden hierin begeleid door dé specialist op dit gebied: dr. Ken Nischal uit Pittsburgh. In Nederland komt het zo zelden voor, dat het moeilijk is om er veel ervaring mee op te doen, dus die begeleiding op afstand was erg waardevol. Nischal behandelt kinderen over de hele wereld. Wij hebben protocollen opgesteld die we elke keer na zo’n behandeling aanscherpen.’ Het besluit om wel of niet te opereren wordt door een heel team genomen. In Groningen kijken vaak drie oogartsen – twee corneaspecialisten en de kinderoogarts – of een operatie echt nodig is. Ook de kinderarts is erbij betrokken. Dit team overlegt met de ouders over het perspectief. ‘Soms zien ouders het niet zitten. Het is af en toe ook een dilemma, bijvoorbeeld als het gaat om vertroebeling van de cornea. Soms kan zo’n troebeling na verloop van tijd spontaan iets helderder worden; ga je dan toch opereren? Alle overwegingen worden besproken.’
Toekomstige ontwikkelingen
Als het gaat om ontwikkelingen die er aankomen op het gebied van de behandeling van corneaproblematiek bij kinderen, noemt Wijdh de chirurgische technieken waarmee gewerkt wordt en de genetische kennis. ‘Het verbeteren van de lamellaire chirurgische technieken ging de afgelopen jaren snel. De conventionele perforerende transplantaties veranderen niet zoveel, maar wel de behandelingen eromheen, zoals de drukverlagende- en glasvochtoperaties waarmee deze behandelingen in sommige gevallen gecombineerd moeten worden. Verder zullen we in de komende jaren meer inzicht in de genetica krijgen en zullen we betere genetische behandelingen kunnen uitvoeren.’ Wijdh noemt als voorbeeld Fuchs’ dystrofie, die voornamelijk voorkomt bij mensen van boven de 50 jaar. ‘Als we kunnen voorspellen welke kinderen deze ziekte later zullen krijgen, dan zou je met behulp van genetische modificaties al vroeg kunnen ingrijpen om die aandoening later te voorkomen. Nu is dat nog niet zo ver, maar het onderzoeksgebied is er al wel.’ De vraag is of genetische behandelingen ook mogelijk zullen zijn voor andere cornea-aandoeningen bij kinderen. ‘Het is bekend dat sommige mensen onder dezelfde omstandigheden bijvoorbeeld allergische reacties of herpes krijgen en andere mensen niet. Als we daar de genetische basis voor ontdekken, dan kunnen we effectiever behandelen. Herpes kan immers de oorzaak zijn van keratitis, net als een autoimmuunaandoening. Dat zien we een paar keer per jaar bij kinderen. De consequenties daarvan kunnen zeer ernstig zijn vanwege littekenvorming op de cornea.’ Wijdh voegt eraan toe dat er ook op het gebied van biologicals de nodige vernieuwingen te verwachten zijn. ‘Voor auto-immuunontstekingen moet je nu corticosteroïden als prednison gebruiken, maar we kijken steeds meer naar het effect van biologicals. Vooralsnog zien wij alleen bij volwassenen de extra mogelijkheden voor behandeling. Bij kinderen zijn we terughoudend in het gebruik, maar onder bepaalde voorwaarden zou je biologicals misschien ook bij hen goed kunnen inzetten.’
Cross-linking
De oogartsen in het UMC Groningen zien ook steeds meer keratoconus. Meestal zijn het jongvolwassenen die daarmee naar het ziekenhuis komen, maar soms ook tieners. ‘De jongste patiënt die wij met deze aandoening zagen, was 8 jaar oud. Het was bewonderingswaardig hoe hij de behandeling met cross-linking verdroeg: onder lokale verdoving werd eerst een oppervlakkig schaafwondje op de cornea gemaakt, waarna we een half uur met vitamine B2 druppelden. Daarna moest hij nog onder uv-licht. Die behandeling wordt in onze kliniek vrij regelmatig uitgevoerd.’
Wijdh vertelt dat er in Nederland onderzoek wordt gedaan naar verbetering van deze behandeling. ‘We behandelen de gehele cornea nu met dezelfde energie, maar gaan – samen met de oogartsen in Maastricht die deze studie initieerden – onderzoeken of we de dunne gebieden van de cornea meer energie kunnen geven. We volgen dan als het ware de topografie van de cornea, zodat we alleen gebieden die het nodig hebben intensief behandelen. Dit onderzoek doen we bij volwassenen, maar de behandeling zou ook bij kinderen uitgevoerd kunnen worden. We zijn net begonnen met de inclusie voor het onderzoek, dus ik kan nog niets zeggen over de uitkomst ervan.’
 Beeld: archief RW
Beeld: archief RWR.H.J. Wijdh is oogarts in het UMC Groningen met als aandachtsgebieden cornea-, cataract- en refractiechirugie.