 Beeld: Bertil Damato
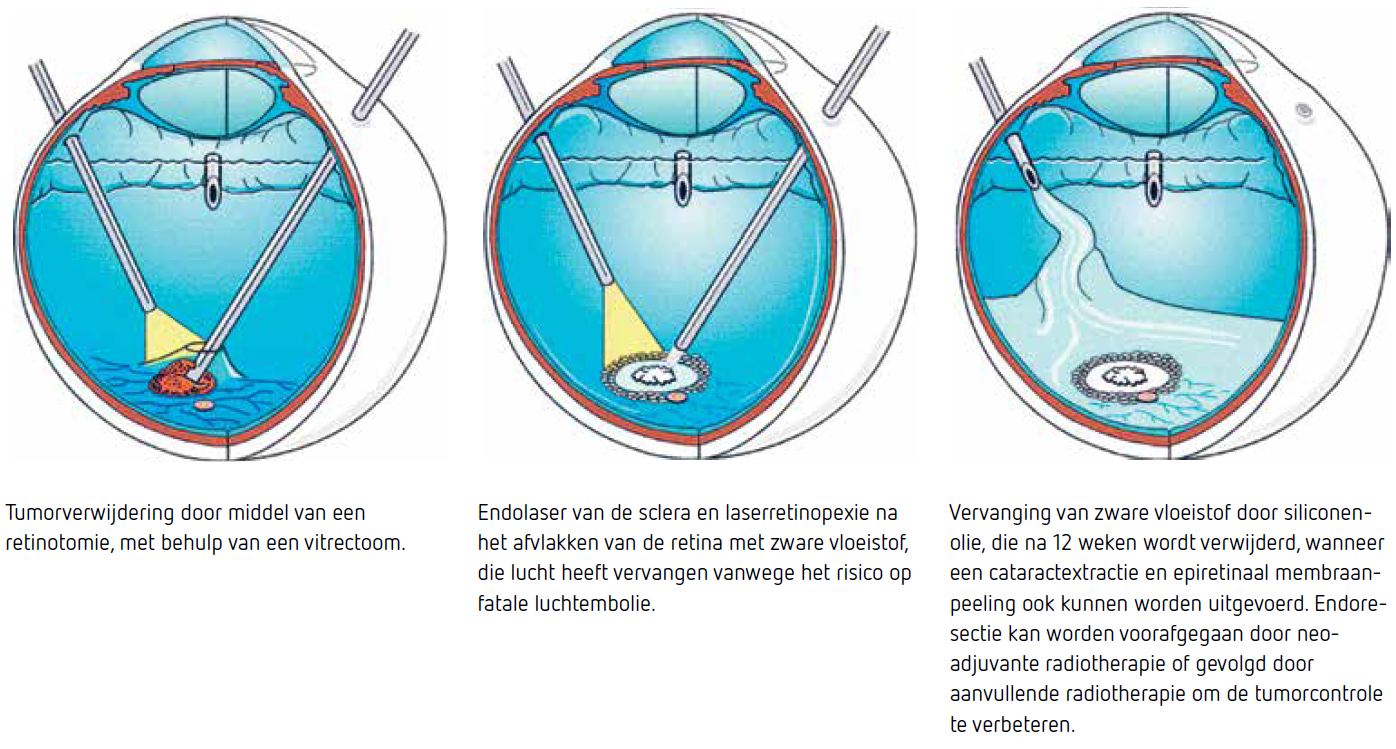
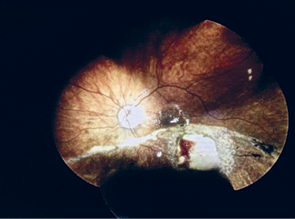
Beeld: Bertil Damato‘Een oogmelanoom gaat door bestraling in regressie, maar daarbij kan weefselvocht vrijkomen dat onder de retina terechtkomt. Soms zorgt deze subretinale vloeistof voor ablatio retinae. Ook kan er vaatnieuwvorming optreden, wat leidt tot schade in het oog. Deze klachten bij elkaar noemen we het toxisch tumorsyndroom’, legt Kiliç uit. Een endoresectie bij oogmelanoom is een ingreep die in principe alleen na bestraling wordt toegepast. Het restant van de tumor wordt hierbij chirurgisch verwijderd. ‘We doen dit alleen als er een groot risico is op het toxisch tumorsyndroom. Het doel is om het oog en een zo groot mogelijk deel van het zicht te behouden.’
Enucleatie of endoresectie
Kiliç begon in 2012 als eerste oogarts in Nederland met endoresecties bij oogmelanoom. Voor zover bekend is zij nog steeds de enige oogarts in Nederland die deze ingreep doet. ‘De aanleiding om ermee te beginnen was een patiënt bij wie jaren na bestraling een totale sereuze ablatio retinae plaatsvond. ‘We hebben met deze patiënt uitgebreid de mogelijkheden besproken: enucleatie of endoresectie. Die techniek kende ik van buitenlandse collega’s’, aldus Kiliç, die hiervoor werd opgeleid in Liverpool, waar endoresecties al langer routinematig worden uitgevoerd. De patiënt heeft uiteindelijk zijn oog kunnen behouden.
Protonentherapie
Na haar eerste endoresectie onderzocht Kiliç welke patiënten er het meeste baat bij hebben. ‘We hebben bij 118 patiënten retrospectief gekeken hoe het hen was vergaan na stereotactische bestraling. Bij 16 procent was later alsnog enucleatie noodzakelijk. Dit bleek vooral het geval bij patiënten met een tumor dikker dan 8 millimeter en breder dan 15 millimeter. Ook een hoge mitotische activiteit en vermeerdering van chromosoom 8q hingen samen met verlies van het oog, mogelijk doordat dit samengaat met resistentie tegen radiotherapie.1 Aan de hand van de grootte van het oogmelanoom kan de oogarts nu al voor de bestraling inschatten of endoresectie nodig is. Bij een milde mate van subretinaal vocht zijn intraintravitreale injecties met bevacizumab een optie om de bestralingsretinopathie te behandelen, of eventueel panretinale laser.’
Sinds dit jaar kunnen patiënten met oogmelanoom ook in Nederland terecht voor protonentherapie. Kiliç verwacht dat een relatief groot deel van deze groep ook in aanmerking komt voor endoresectie, aangezien beide behandelingen vooral geïndiceerd zijn bij grotere oogmelanomen.
Verbeterde technieken
 Beeld: dr. Emine Kiliç
Beeld: dr. Emine Kiliç
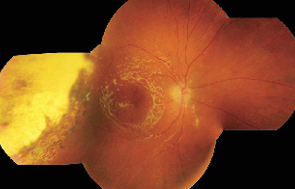
Kiliç doet momenteel ongeveer vijf endoresecties per jaar. In sommige andere landen wordt de ingreep naar verhouding veel vaker gedaan. ‘De technieken voor netvlieschirurgie zijn de laatste tien jaar enorm verbeterd. We kunnen nu minimaal-invasief opereren en er is minder kans op lekstromen omdat we het oog tijdens de operatie beter op spanning kunnen houden.
Internationaal zien we dat de drempel voor het doen van een endoresectie na bestraling daardoor lager is geworden. In Duitsland hanteren netvlieschirurgen bij het oogmelanoom soms een dikte van 5 millimeter als ondergrens voor endoresecties. Ik verricht de ingreep vooralsnog alleen bij patiënten bij wie de kans op verlies van het oog door toxisch tumorsyndroom groot is. Patiënten doe je dan niet onnodig een extra operatie aan.’
Voorspellende bloedtest
Ander innovatief onderzoek op het gebied van oogmelanoom waar Kiliç aan werkt is een voorspellende bloedtest. Hiermee zou al in een vroeg stadium voorspeld kunnen worden of iemand metastasen gaat krijgen. ‘Dat doen we op basis van circulerende tumorcellen en tumor-DNA om de patiënt een prognose te kunnen geven. Momenteel weten we niet of het aantal cellen dat we oppikken een relatie heeft met de tumorload. We hebben serum van verschillende tijdspunten na bestraling of enucleatie waarmee we dit onderzoek doen.’ In de toekomst hoopt Kiliç de behandeling ook te kunnen afstemmen op het risicoprofiel van de patiënt. ‘Als we bijvoorbeeld zien dat het aantal circulerende tumorcellen gerelateerd is aan de tumorload, dan kunnen we de tumorprogressie monitoren en een eventuele adjuvante behandeling hierop aanpassen.’
 Beeld: Levien Willemse
Beeld: Levien WillemseDr. E. Kiliç is oogarts en promoveerde in 2006 op onderzoek naar prognostische factoren bij oogmelanoom. Sinds 2009 is ze verbonden aan het Erasmus MC, waar ze zich heeft toegelegd op oculaire oncologie en vitreoretinale chirurgie. Ze is lid van de Werkgroep Vitreoretinale Chirurgie van het NOG en lid van de redactieraad van De Oogarts.